Indice > Daniel Bovet > Scheda didattica: meccanismi d'azione degli psicofarmaci
Ricerca di base sul sistema nervoso,
farmacologia e psichiatria
Daniel Bovet dagli antistaminici ai farmaci per il cervello
Link
depressione e mania, un articolo di Nicola Cardinale su Neuroscienze.net
la depressione nei tempi antichi
biologia della depressione, dalla rivista EuroBrain
noradrenalina e depressione da Psychiatry on Line
effetti attivanti e inibenti dei farmaci antidepressivi un articolo di Pancheri e collaboratorii
Scheda didattica: meccanismi d'azione dei più importanti psicofarmaci
Depressione
Depressione
e monoamine
La prima e principale teoria sulle cause biologiche della depressione ipotizzava che questo disturbo psichiatrico dipendesse da un deficit dei neurotrasmettitori
monoaminergici, in particolare noradrenalina (NE) e serotonina (5-idrossitriptamina [5-HT]). Questa idea si fondava su un ragionamento e su prove neurofarmacologiche piuttosto ingenue. Si era osservato infatti che alcune sostanze che inducevano un abbassamento delle concentrazioni e delle funzionalità di questi neurotrasmettitori potevano indurre la depressione. Allo stesso tempo era note che gli antidepressivi usati negli anni ‘60-’70 i (gli antidepressivi triciclici e gli inibitori delle monoaminossidasi- IMAO) funzionavano potenziando l’attività di questi stessi
neurotrasmettitori. Si affermò pertanto l’idea che l’esposizione ad esperienze negative, a stress, o l’azione di fattori farmacologici e di patologie del sistema nervoso potessero ridurre le normali quantità e funzionalità delle monoamine cerebrali, determinando così la depressione.
Le ricerche successive hanno portato alla luce una situazione molto più complessa, un coinvolgimento di più piani e processi
farmacologici, dal livello genetico a quello comportamentale. In particolare la ricerca si sta focalizzando sul funzionamento dei recettori per le
catecolamine, tentando di comprendere le relazioni tra regolazione delle funzioni, numero ed espressione dei recettori, azione degli psicofarmaci e disturbo depressivo.
Si pensa che la depressione sia legata ad un innalzamento del numero dei recettori per le monoamine come risposta compensatoria al deficit di questi
neurotrasmettitori. Questa idea sembra confortata dai riscontri autoptici e dai reperti ottenuti col brain
imaging, come la tomografia computerizzata ad emissione di positroni.
Altre teorie ipotizzano una qualche disfunzione nella trasduzione del segnale nervoso e cioè nella catena di eventi che inizia col legame del neurotrasmettitore col suo recettore.
Il gene bersaglio per il fattore neurotrofico di derivazione cerebrale (BDNF) è stato recentemente proposto come fattore centrale nell’eventuale difetto di trasduzione del segnale dai recettori per le
monoamine. In condizioni normali, il BDNF mantiene la vitalità dei neuroni cerebrali, ma, in condizioni di stress, il gene del BDNF viene represso, determinando l’atrofia e la possibile morti dei neuroni cerebrali sensibili alla sua assenza. Tale meccanismo genetico e molecolare a sua volta porta alla depressione e in taluni casi al manifestarsi di ripetuti episodi depressivi, e a una conseguente riduzione della capacità di rispondere alla terapia che si determina con l’aumentare del numero degli episodi depressivi.
Neurochinine
e depressione
Un’altra ipotesi sulla patogenesi della depressione e di altri disturbi della sfera emotiva è centrata su una classe di neurotrasmettitori peptidici noti come neurochinine (talvolta dette anche
tachichinine).
Questa teoria ha preso spunto da osservazioni piuttosto casuali le quali hanno evidenziato le proprietà antidepressive di un farmaco antagonista della sostanza P, una neurochinina coinvolta nella risposta al dolore.
La sostanza P e le neurochinine correlate si trovano nelle aree del cervello deputate al controllo e alla regolazione degli stati affettivi e in regioni cerebrali ricche di
monoamine. Ciò suggerisce per le neurochinine un potenziale ruolo regolatorio dei neurotrasmettitori monoaminergici già noti per essere importanti in numerose patologie psichiatriche e nel meccanismo d’azione di numerosi farmaci psicotropi.
Meccanismo d’azione degli antidepressivi
Gli antidepressivi si distinguono per i diversi meccanismi d’azione.
Gli Imao
I primi antidepressivi messi a punto erano inibitori delle
monoamonossidasi, inibivano cioè l’azione degli enzimi che degradano le monoamine a livello sinaptico dopo la
neurotrasmissione. In tal modo essi aumentano la concentrazione delle monoamine del cervello e quindi compensano il deficit di questi neurotrasmettitori che è ritenuto all’origine del disturbo depressivo.
Gli antidepressivi triciclici
Gli antidepressivi triciclici (TCA) sono così chiamati per la loro struttura chimica organica contenente tre anelli. Essi vennero sintetizzati all'incirca nello stesso periodo di altre molecole a struttura triciclica che si erano dimostrate efficaci antipsicotici nella terapia della schizofrenia (ossia i primi farmaci neurolettici come la
clorpromazina). L'attività antipsicotica degli antidepressivi triciclici si rivelò tuttavia scarsa o assente. A cavallo tra gli anni ’50 3 ’60, l’uso in clinica però metteva in evidenza buone proprietà antidepressive. Gli antidepressivi triciclici venivano così loro commercializzati per il trattamento della depressione.
Il meccanismo d’azione venne chiarito molti anni più tardi. Oggi sappiamo che tali farmaci bloccano le pompe per la ricaptazione sia della serotonina che della noradrenalina nonché, in misura minore, la pompa per la ricaptazione della dopamina . Alcuni TCA hanno una maggiore potenza come inibitori della ricaptazione della serotonina (p.es.
clomipramina); altri sono più selettivi per la noradrenalina rispetto alla serotonina (p.es.
desipramina, maprotilene, nortriptilina, protriptilina). La maggior parte, tuttavia, blocca la ricaptazione sia della serotonina che della
noradrenalina. Ciò porta, come nel caso degli IMAO ad una maggiore disponibilità delle monoamine e quindi alla compensazione del deficit di questi neurotrasmettitori che è indicato come elemento centrale nella patogenesi della depressione.
Inibitori selettivi della ricaptazione della serotonina - SSRI
La classe più recente di antidepressivi è quella degli inibitori selettivi della ricapatazione della serotonina, il cui prototipo è il famoso
Prozac, nome commerciale della molecola fluoxetina.
Questi farmaci inibiscono potentemente la ricottura della serotonina negli spazi
sinaptici, aumentandone la disponibilità per la trasmissione
serotoninergica.
Disturbi psicotici e Schizofrenia
La psicosi è una sindrome, ovvero un insieme di sintomi, che può associarsi a molti disturbi psichiatrici diversi, ma che non rappresenta di per sé un disturbo specifico. Con tale termine si intende generalmente l'insieme di delirio e allucinazioni che si verifica in talune condizioni psichiatrice. La sindrome psicotica comprende anche sintomi come eloquio e comportamento disorganizzati e gravi distorsioni della realtà.
La schizofrenia è la condizione psicotica più comune. Circa l'1% della popolazione mondiale soffre di questa malattia.
Secondo i criteri diagnostici accettai a livello internazionale, la schizofrenia è tale quando dura da almeno sei mesi, comprendendo almeno un mese di deliri, allucinazioni, eloquio disorganizzato, comportamento grossolanamente disorganizzato o catatonico o sintomi negativi. I deliri consistono in genere in un'erronea interpretazione delle percezioni o delle esperienze. Il tipo più comune di delirio nella schizofrenia è quello persecutorio, ma i deliri possono riguardare tutta una serie di altri temi, tra cui quello referenziale (ovvero il ritenere erroneamente che qualcosa sia riferito a se stessi), somatico, religioso o di grandiosità. Le allucinazioni possono manifestarsi in ogni modalità sensoriale (p.es. uditiva, visiva, olfattiva, gustativa e tattile), ma le allucinazioni uditive sono di gran lunga le allucinazioni più comuni e caratteristiche della schizofrenia.
Ipotesi dopaminergica della schizofrenia e meccanismo d'azione degli antipsicotici
L’ipotesi dopaminergica della schizofrenia ha preso corpo a partire dalla seconda
metà degli anni ’70, quando le tecniche autoradiografiche prima e di brain
imaging poi hanno permesso di osservare come le malattie o le sostanze che
aumentano la dopamina sono associate a sintomi psicotici positivi, mentre i farmaci
che riducono la trasmissione dopaminergica, riducono o bloccano la sintomatologia
produttiva.
Pur se non del tutto chiare, le evidenze oggi disponibili indicano che le basi biologiche
dei sintomi positivi della schizofrenia sono legate ad un’iperattività dei neuroni
dopaminergici. Per esempio, gli stimolanti come l'amfetamina e la cocaina liberano
dopamina e, se somministrate ripetutamente, possono causare una psicosi
paranoidea virtualmente indistinguibile da quella schizofrenica.
Tutti gli antipsicotici noti capaci di trattare i sintomi psicotici positivi sono, inoltre,
dei bloccanti dei recettori dopaminergici e, in particolare, la loro potenza clinica è
direttamente correlata con il loro grado di affinità per i recettori dopaminergici di
tipo D2.

raffigurazione della malinconia
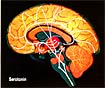
schema delle vie nervose della serotonina

neuroni serotoninergici
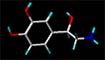
struttura chimica della noradrenalina

espressione BDNF nel cervello

recettori per la Sostanza P nel midollo spinale
recettori dopaminergici

SPECT schizofrenia

PET schizofrenia